Molekular zielgerichtete Therapie der chronischen myeloischen Leukämie (CML)
UNI-MED (Verlag)
978-3-8374-2400-3 (ISBN)
- Titel ist leider vergriffen;
keine Neuauflage - Artikel merken
Das in der 2. Auflage vorliegende Buch soll den hochaktuellen Entwicklungen in der Diagnostik und Therapie der CML Rechnung tragen. Es beleuchtet dabei nicht nur molekulare Mechanismen wie z.B. die Resistenzentstehung auf TKI-Therapie, sondern berücksichtigt auch die Auswahl der geeigneten Medikation im Hinblick auf Therapienebenwirkungen und Adhärenz und geht außerdem auf psychosoziale und psychoonkologische Aspekte der Erkrankung ein.
1. Einführung 18
1.1. Definition 18
1.2. Historie 18
1.3. Epidemiologie 19
1.3.1. Alter und Geschlecht 19
1.4. Ätiologie 21
1.4.1. Ionisierende Strahlen 21
1.4.1.1. Atombombenexplosion-Überlebende 21
1.4.2. Bechterew-Patienten 22
1.4.3. Zervixkarzinom-Patientinnen 22
2. Grundlagen 24
2.1. Pathogenese und Molekularbiologie 24
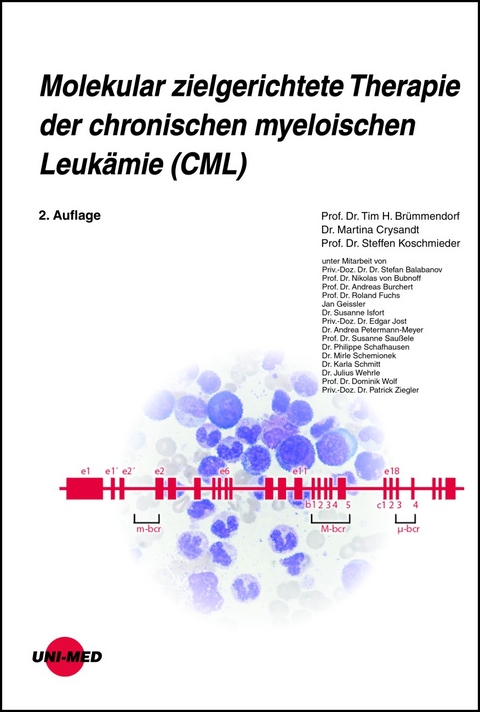
2.1.1. Das BCR-ABL-Onkogen 24
2.1.2. Struktur-Funktionsbeziehung von BCR-ABL 25
2.1.3. Die durch BCR-ABL beeinflusste Signaltransduktion 26
2.1.4. Die Aktivierung des Ras-Signalweges 26
2.1.5. BCR-ABL und die Aktivierung der Phosphatidylinositol-3-Kinase 27
2.1.6. JAK2/STAT Weg 27
2.2. Stammzellbiologie 28
3. Klinik 34
3.1. Krankheitsstadien der CML (CP, AP, BC) 34
3.1.1. Chronische Phase 35
3.1.2. Akzelerationsphase 35
3.1.3. Blastenkrise 37
3.2. Klinische Symptome 38
3.3. Diagnostik 39
3.3.1. Morphologie 39
3.3.1.1. CML – chronische Phase 39
3.3.1.2. Morphologische Differenzialdiagnosen der CML, chronische Phase 41
3.3.1.3. Akzelerationsphase 41
3.3.1.4. Blastenphase 42
3.3.2. Zytogenetik 43
3.3.3. Molekulargenetik 44
3.4. Prognoseparameter/Scores 46
3.4.1. Sokal-Score 46
3.4.2. Hasford-("Euro"-)Score 46
3.4.3. EUTOS-Score 47
3.4.4. ELTS-Score 48
3.4.5. Gratwohl-Score 48
4. Therapie 52
4.1. BCR-ABL 52
4.2. SRC 52
4.3. Weitere Zielstrukturen 52
5. Molekular zielgerichtete Therapie 54
5.1. Einführung in die molekular zielgerichtete Therapie der CML 54
5.2. Imatinib 56
5.2.1. Entwicklung von Imatinib 56
5.2.2. In vitro-Profil vom Imatinib 57
5.2.3. Klinische Studien mit Imatinib 58
5.2.3.1. Phase-I-/-II-Studien 58
5.2.4. Phase-III-Studien – Primärtherapie CML in chronischer Phase 58
5.2.4.1. Imatinib- versus Interferon-Behandlung (IRIS-Studie) 58
5.2.5. Hochdosis Imatinib (TOPS-Studie) 59
5.2.6. Verträglichkeits-adaptiertes Hochdosis-Imatinib und Kombination mit Interferon-a
(CML-IV Studie) 59
5.2.7. Imatinib und Peginterferon alpha-2a (SPIRIT-Studie) 60
5.2.8. Langzeitnebenwirkungen unter Imatinib (ILTE-Studie) 61
5.2.9. Dauer der Imatinib-Therapie 61
5.2.10. Management von Nebenwirkungen 63
5.2.11. Zusammenfassung 64
5.3. Nilotinib 64
5.3.1. Einleitung 64
5.3.2. Rationalen für die Entwicklung von Nilotinib 65
5.3.3. In vitro-Charakterisierung von Nilotinib 65
5.3.3.1. Struktur und Bindungsverhalten 65
5.3.4. Aktivität bei Imatinib-Resistenz-induzierenden Mutationen 65
5.3.5. Effekte von Nilotinib auf Stammzellpersistenz 66
5.3.6. "Off target"-Effekte 67
5.3.7. Klinische Effektivität und Sicherheit 67
5.3.7.1. Erstlinientherapie bei CML in chronischer Phase 67
5.3.7.2. Zweitlinientherapie 68
5.3.7.3. Verbesserung der molekularen Remissionstiefe bei gutem molekularen Ansprechen 69
5.3.7.4. Nebenwirkungsprofil, Toxizitäten, Metabolisierung 70
5.3.8. Ausblick auf zukünftige Therapiekonzepte 70
5.3.8.1. Monotherapie 70
5.3.8.2. Kombinationstherapie mit Interferon-alpha 70
5.3.9. Zusammenfassung 71
5.4. Dasatinib 71
5.4.1. Einleitung 71
5.4.2. Zugelassene Indikationen und Dosierung 71
5.4.3. Studienergebnisse zur Erstlinientherapie mit Dasatinib 71
5.4.4. Studienergebnisse zur Zweit- und Drittlinientherapie mit Dasatinib 74
5.4.5. Studienergebnisse bei Patienten mit fortgeschrittener Erkrankung 75
5.4.6. Unerwünschte Ereignisse 75
5.5. Bosutinib 78
5.5.1. Einleitung 78
5.5.2. Chemische Bezeichnung und Strukturformel 78
5.5.3. Dosierung, Verabreichung und Pharmakokinetik 78
5.5.4. Zelluläre Angriffspunkte von Bosutinib 78
5.5.5. Klinische Wirksamkeit von Bosutinib 79
5.5.5.1. Bosutinib in der Erstlinientherapie 79
5.5.5.2. Bosutinib in der Zweitlinientherapie 80
5.5.5.3. Bosutinib in dritter und vierter Behandlungslinie 80
5.5.5.4. Bedeutung von BCR-ABL-Mutationen für die Wirksamkeit von Bosutinib 80
5.5.6. Sicherheit und Verträglichkeit von Bosutinib 81
5.5.7. Hämatologische Toxizität 81
5.5.7.1. Gastrointestinale Toxizität 81
5.5.8. Laborchemische Veränderungen 81
5.5.9. Zusammenfassung und Kommentar 82
5.6. Ponatinib – Drittgenerations-Inhibitor für die Therapie der CML 82
5.6.1. T315I-BCR-ABL-Mutationen und Therapieresistenz 82
5.6.2. Ponatinib – Inhibitor der dritten Generation 82
5.6.3. Wirksamkeit von Ponatinib in klinischen Studien 84
5.6.4. Unerwünschte Wirkungen von Ponatinib in klinischen Studien 85
5.6.5. Aktuelle klinische Studien 86
5.6.6. Ausblick und Zusammenfassung 87
5.7. Vielversprechende zielgerichtete neue Therapiestrategien in der Behandlung der CML 87
5.7.1. Hintergrund 87
5.7.2. Mechanismen der TKI-Resistenz 88
5.7.3. Neue Substanzen zur Behandlung BCR-ABL-abhängiger Resistenzen 88
5.7.3.1. DCC-2036 (Rebastinib) 88
5.7.3.2. Allosterische BCR-ABL-Inhibitoren 89
5.7.3.3. HG-7-85-01 89
5.7.3.4. PHA-739358 (Danusertib) 89
5.7.4. Weitere Therapiestrategien 89
5.7.4.1. Stammzelltargeting (Targeting von BCR-ABL unabhängigen Resistenzen) 89
5.7.4.2. Hemmung des b-Catenin- und WNT-Signalwegs 90
5.7.4.3. Hemmung des Hedgehog-Signalwegs 90
5.7.4.4. Targeting der JAK- und PP2A-Signalwege 90
5.7.4.5. HDAC-Inhibitoren 90
5.7.4.6. Autophagie-Inhibitoren 91
5.7.4.7. PPARg-Targeting durch Glitazone 91
5.7.4.8. Metabolisches CML-SZ-Targeting 91
5.7.5. Immuntherapie 91
5.7.5.1. Spezifische Immunisierung mittels Peptiden 91
5.7.5.2. Spezifische Immunisierung mittels Dendritischer Zellen 92
5.7.5.3. Immunaktivierende Therapie mittels Checkpoint-Antikörper 92
5.7.6. Ausblick 92
6. Therapieziele und -monitoring 106
6.1. Therapieziele 106
6.3. Therapiemonitoring 107
6.3.1. Therapiemonitoring unter Erstlinientherapie 107
6.3.2. Monitoring einer Zweitlinientherapie 111
6.3.3. Monitoring nach Absetzen einer TKI-Therapie (im Rahmen von Studien) 112
7. Resistenzentstehung und -mechanismen 114
7.1. Resistenzen gegenüber TKI in der Therapie der CML 114
7.1.1. Therapie mit TKI in der Behandlung von Patienten mit einer CML 114
7.1.2. Molekulare Mechanismen der Resistenzentstehung gegenüber TKI 114
7.2. BCR-ABL-abhängige Mechanismen der Resistenzentstehung 115
7.2.1. Mutationen in der BCR-ABL-Kinase-Domäne als Resistenzmechanismus gegenüber Imatinib 115
7.2.2. Mutationen in der BCR-ABL-Kinase-Domäne als Resistenzmechanismus gegenüber Zweit-
und Drittgenerations-TKI 117
7.2.3. Mutation außerhalb der Kinase-Domäne als Resistenzmechanismus gegenüber allosterischen
Inhibitoren 119
7.2.4. Überexpression von BCR-ABL 120
7.3. BCR-ABL-unabhängige Mechanismen der Resistenzentstehung 120
7.3.1. Einfluss des Plasmaspiegels und der intrazellulären Konzentration von TKI auf die Effektivität
der Therapie 120
7.3.2. Aktivierung alternativer Signalwege als Resistenzmechanismus 121
7.4. Klonale Evolution der Resistenzentstehung 121
7.5. Therapeutische Optionen beim Auftreten einer Resistenz 123
7.5.1. Erhöhung der Imatinib-Dosis 123
7.5.2. Wechsel auf einen anderen TKI 123
7.5.3. Neue therapeutische Optionen 123
8. Therapieadhärenz 132
8.1. Definition, Allgemeines 132
8.2. Messmethoden der Adhärenz 132
8.3. CML und Adhärenz 132
8.4. Ursachen für Non-Adhärenz bei CML 134
8.5. Maßnahmen zur Adhärenzverbesserung 134
9. Stammzelltransplantation 136
9.1. Die Rolle der Stammzelltransplantation bei der CML 136
9.8. Welche CML-Patienten werden transplantiert? 136
9.9. Familienspender oder Fremdspender? 138
9.10. Stammzellen aus Knochenmark oder aus peripherem Blut? 138
9.11. Risiko-Score für die allogene Stammzelltransplantation bei CML-Patienten 139
9.12. Konditionierungsregime 139
9.13. Monitoring nach allogener Stammzelltransplantation sowie Behandlung der MRD und
des molekularen Rezidivs 140
10. Psychoonkologische Aspekte 143
10.1. CML – Einfluss auf die Lebensqualität 143
10.2. Implikationen für die Arzt-Patienten-Kommunikation 145
10.3. Implikationen für den klinischen Alltag 145
10.4. Implikationen für die Psychoonkologie 147
11. Patientenorganisationen und Selbsthilfe 150
11.1. Rolle von Patientenorganisationen und der Selbsthilfe 150
11.2. Deutsche Leukämie- & Lymphomhilfe e.V. (DLH) 150
11.3. Elternverein für Kinder mit chronisch myeloischer Leukämie e.V. 150
11.4. Leukaemie-Online.de/LeukaNET e.V. 151
11.5. CML Advocates Network 151
12. Forschung und Ausblick 153
12.1. Was ist von den bisherigen Zukunftsvisionen umgesetzt worden? 153
12.2. Welche Rolle spielen Fortschritte in der Genomsequenzierung? 153
12.3. Welche offenen Fragen sind noch zu beantworten? 154
13. Glossar 155
Index 158
| Erscheinungsdatum | 28.07.2019 |
|---|---|
| Reihe/Serie | UNI-MED Science |
| Verlagsort | Bremen |
| Sprache | deutsch |
| Maße | 169 x 249 mm |
| Gewicht | 441 g |
| Themenwelt | Medizinische Fachgebiete ► Innere Medizin ► Hämatologie |
| Medizin / Pharmazie ► Medizinische Fachgebiete ► Onkologie | |
| Schlagworte | Chronische myeloische Leukämie • CML • TKI-Therapie |
| ISBN-10 | 3-8374-2400-6 / 3837424006 |
| ISBN-13 | 978-3-8374-2400-3 / 9783837424003 |
| Zustand | Neuware |
| Haben Sie eine Frage zum Produkt? |
aus dem Bereich